Salvaguardare la sicurezza del paziente e ridurre gli errori di connessione errata
Gli errori terapeutici dovuti alla “via di somministrazione errata” possono avere conseguenze catastrofiche, tra cui paraparesi, paraplegia o morte.1,2 Questo tipo di errori si verificano in genere a causa di collegamenti errati, in cui i farmaci vengono somministrati utilizzando la via sbagliata, come la somministrazione di un farmaco epidurale attraverso una linea endovenosa, la somministrazione di un farmaco endovenoso attraverso una linea epidurale o la somministrazione di farmaci destinati alla somministrazione endovenosa per via intratecale.1,3,4,5
Il ruolo dei connettori Luer negli errori dovuti alla “via di somministrazione errata”
I sistemi di connessione Luer standardizzati oggi in uso sono stati progettati per fornire connessioni altamente affidabili e senza perdite tra linee infusionali, siringhe e altri accessori.3,4,5 Sono caratterizzati da una configurazione maschio-femmina universale che può essere utilizzata su diversi tipi di apparecchiature mediche.3 Tale uso universale, tuttavia, è stato identificato come la causa principale degli errori dovuti alla via di somministrazione errata dei farmaci.4,6,7
Altro su questo argomento: Cambiamento verso la sicurezza: 4 potenziali rischi per la sicurezza quotidiana
Errori di connessione errata neuroassiale
Il design semplice e funzionale dei connettori Luer contribuisce alla loro facilità d’uso.3,5,8 Tuttavia, queste caratteristiche di progettazione consentono anche collegamenti errati tra le vie di somministrazione dei farmaci.3,5,8
Da una revisione di 20 anni di segnalazione di casi, che rappresentano 133 studi di casi dal 1999 al 2019, è emerso che l’evento più comunemente riportato riguardava la somministrazione di un farmaco epidurale tramite linea endovenosa (29,2% degli eventi); il 27,7% degli eventi riguardava la somministrazione di un farmaco endovenoso tramite linea epidurale; e il 25,4% degli eventi era dovuto a farmaci destinati alla somministrazione endovenosa, ma somministrati per via intratecale.1
Quanto sono diffusi gli effetti ? Questi sono alcuni esempi:
- In un sondaggio condotto tra le unità di anestesia ostetrica del Regno Unito, il 20% delle unità ha riferito di aver collegato accidentalmente soluzioni anestetiche locali a sistemi endovenosi (IV) e il 7% ha riferito di aver somministrato per via epidurale farmaci destinati alla somministrazione endovenosa.9
- In 2 anni (2006-2008), il 6,6% (n=40) di tutti gli incidenti di anestesia pediatrica critica segnalati nel Regno Unito è stato classificato come dovuto a farmaco errato, via di somministrazione errata o dose errata per l’anestesia pediatrica critica.10
NHS sostituisce i connettori Luer con un’opzione più sicura
Riconoscendo questi rischi per la sicurezza dei pazienti e dei farmaci, l’England National Patient Safety Team del servizio sanitario nazionale inglese (NHS) ha emesso un avviso nazionale sulla sicurezza dei pazienti in cui ordina a tutti i fornitori finanziati dall’NHS di passare ai connettori NRFit™ per tutte le procedure intratecali ed epidurali e per la somministrazione di blocchi regionali, entro il 31 gennaio 2025.11
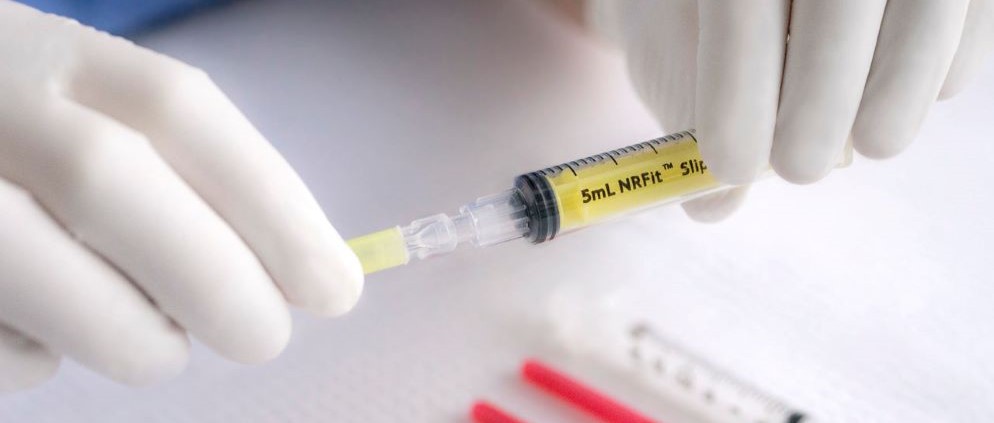
NRFit™ è il nome dei connettori neurassiali che sono stati sviluppati per allinearsi alla direttiva ISO 80369-6, parte della serie di norme 80369 per i connettori a diametro ridotto, emessa nel 2016.7,12 Sono circa il 20% più piccoli di un connettore Luer e, oltre alla modifica delle dimensioni, presentano anche altri elementi di progettazione per evitare connessioni errate, come un collare sulle connessioni maschio a scorrimento.7,13
Le modifiche illustrano il concetto di progettazione della “funzione forzata”, che è fondamentale per prevenire errori terapeutici: grazie al modo in cui è stato progettato il prodotto, è quasi impossibile commettere un errore di connessione.14
Tendenza a utilizzare il codice colore giallo per i connettori neuroassiali: Oltre alle modifiche progettuali dei connettori NRFit™, in alcune parti del mondo esiste anche la tendenza a utilizzare il colore giallo per indicare i percorsi clinici neuroassiali.3,7
Altro su questo argomento: Cosa possiamo imparare dalla nuova indagine sull’anestesia loco-regionale?
Mettere in pratica gli standard e NRFit™:
Il Regno Unito è all’avanguardia, essendo uno dei primi paesi europei a emettere un avviso nazionale sulla sicurezza dei pazienti, ordinando a tutti i fornitori finanziati dal servizio sanitario nazionale di passare ai connettori NRFit™.11 In tutto il mondo, i tassi di adozione variano, ma la maggior parte dei Paesi e delle regioni sta lavorando alla creazione di piani per l’implementazione degli standard per i connettori.3,7
Riferimenti
- Viscusi ER, Hugo V, Hoerauf K, F Southwick. Neuraxial and peripheral misconnection events leading to wrong-route medication errors: a comprehensive literature review. Reg Anesth Pain Med, 2021. doi:10.1136/rapm-2020-101836.
- Koczmara C, Hyland S, Cheng R. Epidural medications given intravenously may result in death. Dynamics. 2007;18(3):34-36.
- Litman RS, Smith VI, Mainland P. New solutions to reduce wrong route medication errors. Pediatr. Anesth. 2018;28(1):8-12.
- Block M, Horn RJ, Schlesinger MD. Reducing risk of epidural intravenous misconnections. APSF Newsletter. 2012;26(3):63-66.
- Cook TM. Non-Luer connectors: are we nearly there yet? Anaesthesia. 2012;67(7):784-792.
- Joint Commission. Managing risk during transition to new ISO tubing connector standards. Sentinel Event Alert. 2014;53.
- GEDSA. GEDSA Guidance on the Introduction of NRFit®. Frequently Asked Questions Neuraxial Connectors (ISO 80369-6). Published October 19, 2016 (v2). Accessed May 15, 2024. Available at: https://stayconnected.org/faqs-neuraxial-connectors-iso-80369-6/
- International Organisation for Standardisation (ISO). Part 6: Connectors for neuraxial applications. In: ISO 80369-6:2016 Small Bore Connectors for Liquids and Gases in Healthcare Applications. ; 2016. Accessed June 26, 2024. https://www.iso.org/obp/ui/#iso:std:iso:80369:-6:ed-1:v2:en
- Jones R, Swales HA, Lyons GR. A national survey of safe practice with epidural analgesia in obstetric units. Anaesthesia. 2008;63(5):516-519.
- MacLennan AI, Smith AF. An analysis of critical incidents relevantto pediatric anesthesia reported to the UK National Reporting andLearning System, 2006-2008. Pediatr. Anesth. 2011;21(8):841-847.
- NHS England. National Patient Safety Alert – Transition to NRFit™ connectors for intrathecal and epidural procedures, and delivery of regional blocks. Published January 2024. Accessed May 15, 2024. https://www.england.nhs.uk/wp-content/uploads/2024/01/NRFit-NatPSA-Final-v1.pdf
- Brown J. The life and death of the luer. 2012. Available at: https://www.mddionline.com/life-and-death-luer. Accessed: August 29, 2019.
- Cook TM, Wilkes A, Bickford Smith P, et al. Multicentre clinical simulation evaluation of the ISO 80369-6 neuraxial non-Luer connector. Anaesthesia. 2019;74(5):619-629.
- Institute For Safe Medication Practices (ISMP). NRFit: A global “fit” for neuraxial medication safety. Published July 6, 2020. Accessed May 15, 2024. Available at: https://www.ismp.org/resources/nrfit-global-fit-neuraxial-medication-safety
Questo elenco di riferimenti a materiale di terze parti sottoposto a revisione esterna (peer review) e ai siti su cui sono ospitati viene fornito solo per riferimento e comodità dell’utente e non implica alcuna revisione o approvazione del materiale o alcuna associazione con i loro operatori. I riferimenti di terze parti (e i siti web a cui si collegano) possono contenere informazioni inesatte, incomplete o obsolete. L’accesso e l’utilizzo di siti di terzi (e di qualsiasi sito web a cui sono collegati) è esclusivamente a proprio rischio e pericolo.
NRFit™ è un marchio di GEDSA. Utilizzato con autorizzazione.
BD-126546